原文出處:蘋果新聞網 副刊醫療組 攝影:王文廷 愛滋病曾有「世紀黑死病」的惡名,2011年醫界嘗試以反轉入酵素抑制愛滋病毒,2015年臨床實驗證實有效,世界衛生組織終於建議各國進行愛滋病毒的預防性投藥PrEP(Pre-exposure prophylaxis暴露愛滋病毒前預防性投藥)。台灣愛滋病學會理事長暨台大內科感染科醫師洪健清表示,預防性投藥阻止傳染效果可達9成以上,再加上提高篩檢率、治療率,全面圍堵病毒之下,愛滋病的根除將指日可待,可望能在2030年終止愛滋病的傳染。  當愛滋病毒進入人體血液後,利用本身特有的反轉入酶酵素,將它的遺傳物質RNA(核糖核酸)變成DNA(去氧核糖核酸),再進一步嵌入細胞核的DNA中,之後愛滋病毒就能藉此DNA不斷地複製於體內。洪健清醫師表示,預防性投藥PrEP是一種反轉入酶抑制劑,主要概念是阻止愛滋病毒的RNA變成DNA,讓病毒無法進入細胞核中,進而阻止愛滋病毒傳染。 2011年醫界開始嘗試進行PrEP相關研究,雖然仍會影響腎功能、骨密度,但副作用已大幅降低,2012年美國因此將PrEP列入愛滋病防治指引當中,法國2015年證實PrEP能降低9成以上的感染風險,這一成果撼動全球,世界各國於是紛紛跟進,將PrEP列入政府公共衛生政策之中,台灣也於2016年成為亞洲第一個跟進國家,只要符合條件,將可免費使用PrEP的預防性投藥。洪健清醫師表示,PrEP目前已經有最新「升級版」藥物,再次降低腎功能、骨密度等副作用的影響,目前美國FDA(食品藥品監督管理局)已核准通過,台灣預計也可望引進新藥物。 篩檢陰性才可用PrEP 法國在2016年推動PrEP後,愛滋發生率下降至每100人中僅有0.28人,遠低於目前台灣的每100人中約3人的感染率,澳洲新南威爾斯擴大實施PrEP防治策略後,該州新增愛滋感染人數已開始下降,2017年第一季早期診斷感染人數相較前5年同期平均下降了43%。 台灣則在2017年針對321名高風險感染者進行公費預防性投藥,2018年則擴充至2000人,若將2018、2017年相較,台灣的愛滋感染率下降約21%,2019年感染率預估將再下修10%左右,目前PrEP的服用方式分為兩種,一是每日定時服用1顆;二是有需求前先服用2顆,性行為後24、48小時各吃1顆藥,PrEP每顆藥價大約400元左右,並不便宜,自2017年起政府針對30歲以下高風險者推出免費藥物,至今年年底都有補助計劃。 此外,PrEP適用對象為HIV(愛滋病毒)篩檢陰性的高風險感染者,例如伴侶是愛滋病患、男男性行為不使用保險套者。洪健清醫師說,一定要確認未感染愛滋病毒才能使用預防性投藥,否則反而會造成抗藥性,影響未來罹患愛滋病的治療效果;其次,許多人對於不安全的性行為有錯誤迷思,例如認為口交可以不用保險套,其實口腔黏膜也是傳染途徑之一,其實也需要戴上保險套。
當愛滋病毒進入人體血液後,利用本身特有的反轉入酶酵素,將它的遺傳物質RNA(核糖核酸)變成DNA(去氧核糖核酸),再進一步嵌入細胞核的DNA中,之後愛滋病毒就能藉此DNA不斷地複製於體內。洪健清醫師表示,預防性投藥PrEP是一種反轉入酶抑制劑,主要概念是阻止愛滋病毒的RNA變成DNA,讓病毒無法進入細胞核中,進而阻止愛滋病毒傳染。 2011年醫界開始嘗試進行PrEP相關研究,雖然仍會影響腎功能、骨密度,但副作用已大幅降低,2012年美國因此將PrEP列入愛滋病防治指引當中,法國2015年證實PrEP能降低9成以上的感染風險,這一成果撼動全球,世界各國於是紛紛跟進,將PrEP列入政府公共衛生政策之中,台灣也於2016年成為亞洲第一個跟進國家,只要符合條件,將可免費使用PrEP的預防性投藥。洪健清醫師表示,PrEP目前已經有最新「升級版」藥物,再次降低腎功能、骨密度等副作用的影響,目前美國FDA(食品藥品監督管理局)已核准通過,台灣預計也可望引進新藥物。 篩檢陰性才可用PrEP 法國在2016年推動PrEP後,愛滋發生率下降至每100人中僅有0.28人,遠低於目前台灣的每100人中約3人的感染率,澳洲新南威爾斯擴大實施PrEP防治策略後,該州新增愛滋感染人數已開始下降,2017年第一季早期診斷感染人數相較前5年同期平均下降了43%。 台灣則在2017年針對321名高風險感染者進行公費預防性投藥,2018年則擴充至2000人,若將2018、2017年相較,台灣的愛滋感染率下降約21%,2019年感染率預估將再下修10%左右,目前PrEP的服用方式分為兩種,一是每日定時服用1顆;二是有需求前先服用2顆,性行為後24、48小時各吃1顆藥,PrEP每顆藥價大約400元左右,並不便宜,自2017年起政府針對30歲以下高風險者推出免費藥物,至今年年底都有補助計劃。 此外,PrEP適用對象為HIV(愛滋病毒)篩檢陰性的高風險感染者,例如伴侶是愛滋病患、男男性行為不使用保險套者。洪健清醫師說,一定要確認未感染愛滋病毒才能使用預防性投藥,否則反而會造成抗藥性,影響未來罹患愛滋病的治療效果;其次,許多人對於不安全的性行為有錯誤迷思,例如認為口交可以不用保險套,其實口腔黏膜也是傳染途徑之一,其實也需要戴上保險套。 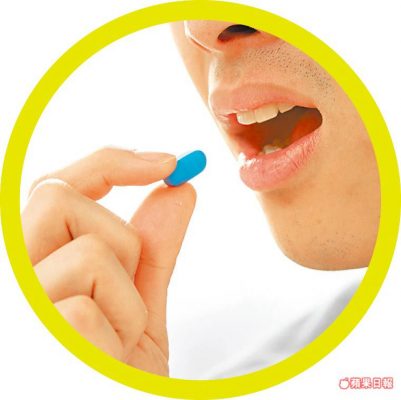
居家篩檢唾液可初判
洪健清醫師說,為了找出更多的感染者積極治療,HIV篩檢的方便性與私密性都愈來愈高,現在新推「免費居家篩檢」,只要至疾管署登記就會寄檢測用品至指定地址,透過唾液的抗體檢測便能初步判斷是否感染愛滋病毒,若檢測陽性也可聯繫指定醫院的個案管理師,管理師會安排後續治療流程。除此之外,如果持續有罹患愛滋病毒的風險,建議採取每隔3個月定期篩檢一次,或是某一次不安全的性行為後的一個月便進行篩檢。洪健清醫師表示,性伴侶多、性病、不戴保險套都屬於高風險,但其實就算只有單一性伴侶,但這位性伴侶若與多人有性行為,仍然會因此感染愛滋病毒,所以建議也可以採取定期篩檢的模式。 洪健清醫師表示,已經感染愛滋病毒,如果能藉由治療降低病毒量,也能避免傳染愛滋病,搭配各種不同抑制病毒藥物的雞尾酒療法效果雖然不錯,但過去因為藥物顆數眾多、又有副作用,許多患者都無法規律服藥,而減低治療效果,現在新藥則把多種抗病毒藥物結合在一起,患者只要每天吃1顆藥就能控制愛滋病毒數量,猶如治療慢性病一般,因此也增加患者治療的意願。洪健清醫師說,治療不僅減少愛滋病傳染,也有利於患者本身健康,研究顯示,若能早點開始接受治療,可以減少6成的生病機率。 聯合國愛滋規劃署提出,希望由「90-90-90」的計劃,來達到在2030年終止愛滋傳遞的目標。洪健清醫師表示,第一個是找出90%感染者、第二個90%感染者接受治療、第三個90%患者成功抑制病毒,現在再加上PrEP預防性投藥圍堵病毒感染,更大大增加成功機率,愛滋病毒滅絕的目標將指日可待。

【愛滋病症狀】
★症狀1 免疫系統受影響,感染初期有些人無症狀,有些人則有發燒、喉嚨疼痛等類似感冒的症狀 ★症狀2 感染初期後症狀不明顯,但隨著免疫力持續下降而會有各式不同感染或腫瘤,例如口腔食道念珠菌感染、帶狀疱疹等 ★症狀3 感染病毒一陣子之後,患者全身免疫力愈來愈差,可能出現致命的疾病,其中又以呼吸衰竭、肺炎最為常見
【台灣醫療技術進步 死亡率5%以下】
1981年,美國發現一群年輕男性感染罕見的肺囊蟲肺炎以及卡波西氏肉瘤,並因此而去世,經美國國立疾病管制中心(CDC)調查研究後證實,他們的死因特徵都是免疫系統喪失機能的同一類症候群,因此於1982年將它命名為後天免疫缺乏症候群AIDS,是感染了人類免疫缺乏病毒HIV(愛滋病毒)的末期表現。
病毒攻擊免疫系統 HIV起源可能是來自非洲的猿猴身上的病毒突變而來,確實的起源仍有待證實。 愛滋病毒主要是攻擊人類的免疫系統,會進一步破壞細胞功能,而這類細胞是在保護人體免受病毒、細菌侵害的,因此一旦遭到破壞後,人體免疫力即會下降。洪健清醫師表示,愛滋病患因此容易產生併發症,又以呼吸道、中樞神經系統最常受到影響,有可能導致呼吸衰竭、癱瘓、神經受損等等。由於台灣醫療技術進步,就算是採取症狀治療,效果也都不錯,死亡率一直控制在5%以下,現在再加上預防效果9成以上、治療效果也高達9成以上,未來死亡率勢必更加降低。 【愛滋病防治進度表】 ★1981年 發現案例 ★1982年 正式命名為後天免疫缺乏症候群AIDS ★1987年 發現抑制反轉入可避免感染愛滋病毒,初步使用化療藥物,但副作用過大而失敗 ★2011年 醫界開始嘗試進行PrEP相關研究,但仍有腎功能、骨密度低下等副作用 ★2012年 美國將PrEP列入愛滋病防治指引 ★2015年 法國證實PrEP能降低9成以上的感染風險,全球開始跟進 ★2016年 台灣成為亞洲第一個跟進PrEP公費政策的國家 ★2018年 美國通過PrEP升級版藥物,降低腎功能、骨密度副作用 資料來源:《蘋果》採訪整理

 當愛滋病毒進入人體血液後,利用本身特有的反轉入酶酵素,將它的遺傳物質RNA(核糖核酸)變成DNA(去氧核糖核酸),再進一步嵌入細胞核的DNA中,之後愛滋病毒就能藉此DNA不斷地複製於體內。洪健清醫師表示,預防性投藥PrEP是一種反轉入酶抑制劑,主要概念是阻止愛滋病毒的RNA變成DNA,讓病毒無法進入細胞核中,進而阻止愛滋病毒傳染。 2011年醫界開始嘗試進行PrEP相關研究,雖然仍會影響腎功能、骨密度,但副作用已大幅降低,2012年美國因此將PrEP列入愛滋病防治指引當中,法國2015年證實PrEP能降低9成以上的感染風險,這一成果撼動全球,世界各國於是紛紛跟進,將PrEP列入政府公共衛生政策之中,台灣也於2016年成為亞洲第一個跟進國家,只要符合條件,將可免費使用PrEP的預防性投藥。洪健清醫師表示,PrEP目前已經有最新「升級版」藥物,再次降低腎功能、骨密度等副作用的影響,目前美國FDA(食品藥品監督管理局)已核准通過,台灣預計也可望引進新藥物。 篩檢陰性才可用PrEP 法國在2016年推動PrEP後,愛滋發生率下降至每100人中僅有0.28人,遠低於目前台灣的每100人中約3人的感染率,澳洲新南威爾斯擴大實施PrEP防治策略後,該州新增愛滋感染人數已開始下降,2017年第一季早期診斷感染人數相較前5年同期平均下降了43%。 台灣則在2017年針對321名高風險感染者進行公費預防性投藥,2018年則擴充至2000人,若將2018、2017年相較,台灣的愛滋感染率下降約21%,2019年感染率預估將再下修10%左右,目前PrEP的服用方式分為兩種,一是每日定時服用1顆;二是有需求前先服用2顆,性行為後24、48小時各吃1顆藥,PrEP每顆藥價大約400元左右,並不便宜,自2017年起政府針對30歲以下高風險者推出免費藥物,至今年年底都有補助計劃。 此外,PrEP適用對象為HIV(愛滋病毒)篩檢陰性的高風險感染者,例如伴侶是愛滋病患、男男性行為不使用保險套者。洪健清醫師說,一定要確認未感染愛滋病毒才能使用預防性投藥,否則反而會造成抗藥性,影響未來罹患愛滋病的治療效果;其次,許多人對於不安全的性行為有錯誤迷思,例如認為口交可以不用保險套,其實口腔黏膜也是傳染途徑之一,其實也需要戴上保險套。
當愛滋病毒進入人體血液後,利用本身特有的反轉入酶酵素,將它的遺傳物質RNA(核糖核酸)變成DNA(去氧核糖核酸),再進一步嵌入細胞核的DNA中,之後愛滋病毒就能藉此DNA不斷地複製於體內。洪健清醫師表示,預防性投藥PrEP是一種反轉入酶抑制劑,主要概念是阻止愛滋病毒的RNA變成DNA,讓病毒無法進入細胞核中,進而阻止愛滋病毒傳染。 2011年醫界開始嘗試進行PrEP相關研究,雖然仍會影響腎功能、骨密度,但副作用已大幅降低,2012年美國因此將PrEP列入愛滋病防治指引當中,法國2015年證實PrEP能降低9成以上的感染風險,這一成果撼動全球,世界各國於是紛紛跟進,將PrEP列入政府公共衛生政策之中,台灣也於2016年成為亞洲第一個跟進國家,只要符合條件,將可免費使用PrEP的預防性投藥。洪健清醫師表示,PrEP目前已經有最新「升級版」藥物,再次降低腎功能、骨密度等副作用的影響,目前美國FDA(食品藥品監督管理局)已核准通過,台灣預計也可望引進新藥物。 篩檢陰性才可用PrEP 法國在2016年推動PrEP後,愛滋發生率下降至每100人中僅有0.28人,遠低於目前台灣的每100人中約3人的感染率,澳洲新南威爾斯擴大實施PrEP防治策略後,該州新增愛滋感染人數已開始下降,2017年第一季早期診斷感染人數相較前5年同期平均下降了43%。 台灣則在2017年針對321名高風險感染者進行公費預防性投藥,2018年則擴充至2000人,若將2018、2017年相較,台灣的愛滋感染率下降約21%,2019年感染率預估將再下修10%左右,目前PrEP的服用方式分為兩種,一是每日定時服用1顆;二是有需求前先服用2顆,性行為後24、48小時各吃1顆藥,PrEP每顆藥價大約400元左右,並不便宜,自2017年起政府針對30歲以下高風險者推出免費藥物,至今年年底都有補助計劃。 此外,PrEP適用對象為HIV(愛滋病毒)篩檢陰性的高風險感染者,例如伴侶是愛滋病患、男男性行為不使用保險套者。洪健清醫師說,一定要確認未感染愛滋病毒才能使用預防性投藥,否則反而會造成抗藥性,影響未來罹患愛滋病的治療效果;其次,許多人對於不安全的性行為有錯誤迷思,例如認為口交可以不用保險套,其實口腔黏膜也是傳染途徑之一,其實也需要戴上保險套。 

